Dieci anni fa, non c’era alcuna possibilità di una cura per il cancro della pelle.
La Giornata mondiale dell’immunità del 29 aprile ha lo scopo di aumentare la consapevolezza del sistema immunitario e della ricerca immunologica nella lotta contro le infezioni, le malattie autoimmuni e il cancro. L’immunologa Patrizia Stoetzner conduce ricerche presso l’Università di medicina di Innsbruck e si concentra principalmente sulle cellule dendritiche, le cosiddette cellule protettive del sistema immunitario. Le abbiamo chiesto di incontrare un esperto.
Signora Stoitzner, lei è professore di dermatologia con specializzazione in immunologia dei tumori e capo del laboratorio per la ricerca sulle cellule di Langerhans presso la clinica dermatologica di Innsbruck. Cosa sono le cellule di Langerhans e che ruolo svolgono nel nostro sistema immunitario?
Le cellule di Langerhans sono un sottoinsieme delle cellule dendritiche. Le cellule a forma di stella sono state scoperte più di 150 anni fa da Paul Langerhans, che inizialmente pensava che fossero cellule nervose. Negli anni ’80, il premio Nobel Ralf Steinmann li ha esaminati più da vicino con l’aiuto di dermatologi austriaci e li ha assegnati alle cellule dendritiche e quindi alle cellule immunitarie. Ralph ha persino ricevuto un premio Nobel per la sua ricerca sulle cellule dendritiche e la loro importanza nel sistema immunitario. Tornando alle cellule di Langerhans, queste cellule si trovano nello strato più superficiale della pelle, l’epidermide, motivo per cui sono le prime a entrare in contatto con un patogeno o un tumore. Questo li rende le cellule protettrici del nostro sistema immunitario, poiché sono necessarie per innescare una risposta immunitaria di successo nei linfonodi.
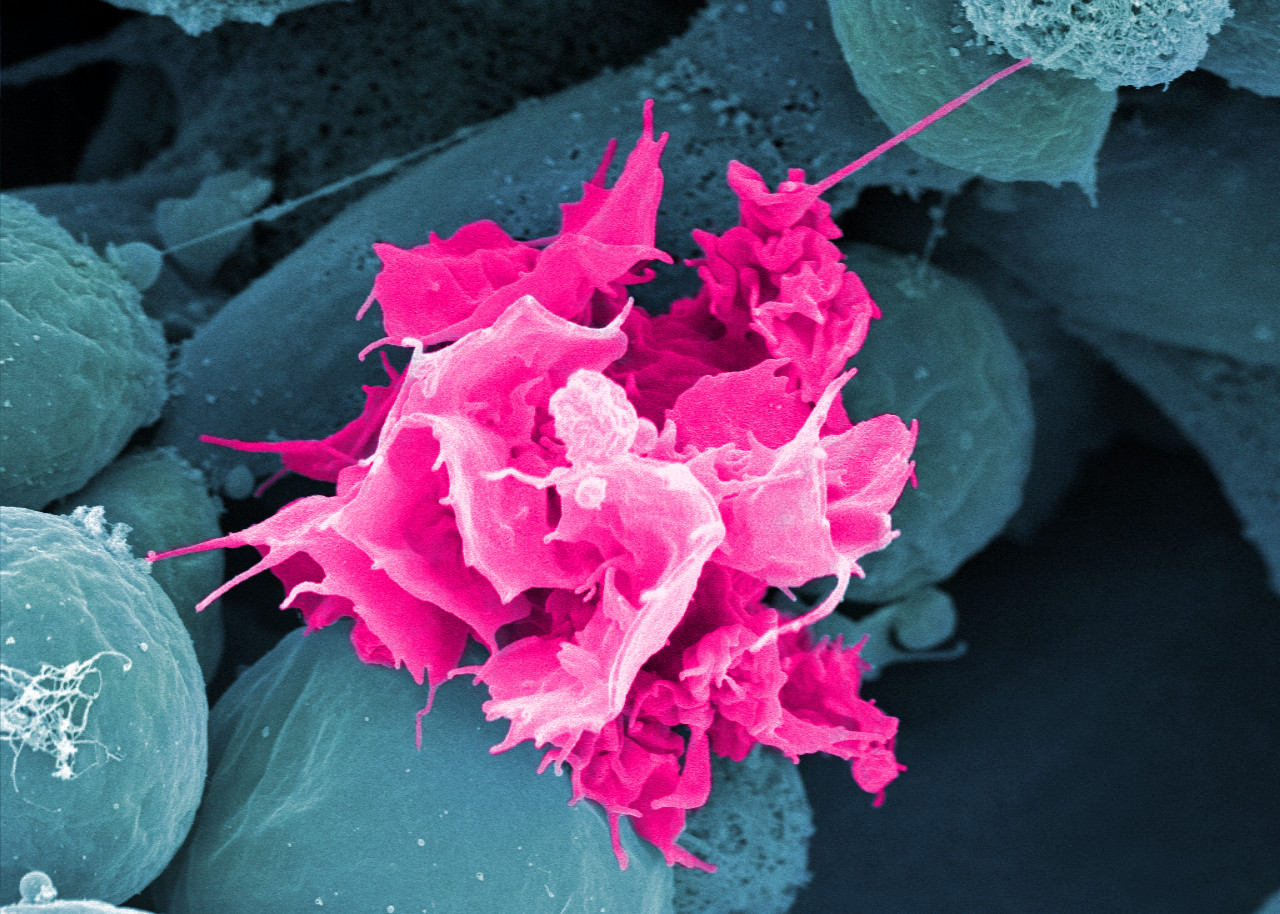
Didascalia: L’immagine al microscopio elettronico a scansione mostra una cellula di Langerhans (rosa) che migra dall’epidermide ai linfonodi, ingrandita 15.000 volte. (Copyright: P. Stoitzner / K. Pfaller.)
Stai cercando il cancro della pelle e nuovi approcci terapeutici. Il cancro della pelle è un ottimo esempio dell’uso riuscito di nuove immunoterapie per il cancro. perché?
Questo perché il melanoma è un tumore immunogenico, il che significa che troviamo molte cellule immunitarie nel tessuto tumorale, che purtroppo di solito lì non funzionano correttamente. Tuttavia, queste cellule immunitarie infiltranti il tumore, cioè le cellule immunitarie che migrano nel tessuto tumorale, possono essere riattivate contro le cellule del melanoma. A causa di questo profilo, circa il 50% dei malati di cancro della pelle risponde al trattamento con i cosiddetti inibitori del checkpoint immunitario, che possono rallentare la crescita del tumore per anni e possono anche portare a una cura permanente. Solo di recente è possibile descrivere l’importanza delle cellule dendritiche come inibitori del checkpoint che guidano il motore della risposta all’immunoterapia. Tra l’altro, attraverso la nostra ricerca, siamo stati in grado di dimostrare che l’attivazione mirata e la proliferazione delle cellule dendritiche direttamente nei tessuti cancerosi insieme agli inibitori del checkpoint contribuiscono in modo significativo a migliorare il tasso di risposta dell’immunoterapia del melanoma. Negli anni ’90, quando ho iniziato a fare ricerca, c’erano poche possibilità di cura per il cancro della pelle perché le cellule del melanoma sono relativamente resistenti alla chemioterapia. Ciò è cambiato solo dieci anni fa, quando sono stati approvati i primi inibitori del checkpoint immunitario.
Il sistema immunitario è molto complesso. Tuttavia, puoi dipingere un quadro semplice di come funziona e di come i nostri corpi combattono le infezioni e altre malattie?
Rimaniamo con il nostro organo più grande, la pelle. Qui, il tumore cresce in un ambiente pieno di cellule immunitarie. Quando i melanociti, le cellule del pigmento della pelle, degenerano e si sviluppano in cellule di melanoma, le cellule di Langerhans sono presenti, assorbono i componenti del tumore e li trasportano ai linfonodi per la presentazione alle cellule T, cellule immunitarie specializzate. Con questo segnale iniziale, le cellule dendritiche attivano una risposta immunitaria mediata dalle cellule T contro le cellule del melanoma, che possono essere combattute direttamente con citochine e altri messaggeri. Le cellule T possono dividersi ulteriormente in suddivisioni e diventare cellule T killer, che distruggono cellule o virus danneggiati, o cellule T helper, che a loro volta attivano altre cellule immunitarie, come fagociti o cellule B produttrici di anticorpi. Tuttavia, in alcuni casi, questa risposta immunitaria può anche andare storta, determinando un’eccessiva risposta immunitaria diretta anche contro le cellule sane.
Riusciremo mai a comprendere appieno il sistema immunitario?
Non è facile rispondere a questa domanda. Direi che comprendiamo sempre meglio il sistema immunitario e oggi già così bene che possiamo sviluppare nuove terapie e perseguire nuovi approcci con queste conoscenze e soprattutto con tecnologie sempre migliori. Molte informazioni immunologiche possono essere ottenute anche dai più piccoli campioni di pazienti. Comprendiamo sempre meglio come le cellule dendritiche interagiscono con le cellule tumorali e come innescano una risposta delle cellule T; Possiamo utilizzare meglio questa conoscenza in futuro per ottenere una migliore risposta del paziente nella ricerca sul melanoma, come accennato in precedenza, attraverso l’attivazione delle cellule dendritiche con immunoterapie.
Cosa riserva il futuro?
L’invecchiamento della società, il cambiamento delle condizioni di vita e l’inquinamento ambientale causano anche un aumento dei tumori, ma anche delle allergie. Ciò rappresenta una sfida continua per il nostro sistema immunitario e, soprattutto, per la ricerca immunologica. La comprensione dell’oncologia è migliorata notevolmente negli ultimi anni. La ricerca in immuno-oncologia ha portato molte innovazioni – principalmente di natura tecnologica – che sono anche un punto di attenzione costante alla Med Uni Innsbruck. Qui nel campus, approfittiamo delle brevi distanze, ricercatori e clinici si incontrano nel corridoio e si scambiano idee. I nuovi risultati del laboratorio raggiungono i nostri pazienti direttamente e rapidamente. Diamo così un ottimo esempio di quella che viene chiamata ricerca traslazionale. Una nuova piattaforma di imaging multiplex sarà presto nel campus, dove le sezioni del tumore consentiranno l’uso di oltre 50 marcatori per analizzare l’interazione delle cellule immunitarie con le cellule tumorali in modo più dettagliato e direttamente nei tessuti. Per sviluppare sistemi di modelli innovativi senza animali, sto anche lavorando con i colleghi dell’Università di medicina di Innsbruck, ad esempio con Michael Oserlechner e Doris Wellingsder su modelli stampati in 3D di pelle e melanoma.
*) Gli inibitori del checkpoint immunitario sono anticorpi sviluppati per attivare il sistema immunitario: agiscono sul “freno” del corpo nel sistema immunitario, impedendo così alle cellule tumorali di smorzare la risposta immunitaria.
A testa:
Patricia Stoetzner, nata nel Vorarlberg, ha conseguito una laurea in microbiologia e un dottorato di ricerca in immunologia presso l’Università Leopold-Franzen di Innsbruck e si è qualificata nel 2008 in materia di immunologia. Dal 2007 dirige il Laboratorio di Ricerca sulle Cellule di Langerhans presso la Clinica Universitaria di Dermatologia e Allergologia, dove si stanno sviluppando approcci terapeutici nuovi e migliorati per immunizzare l’organismo contro i tumori. Stoitzner è anche coordinatore del più grande programma di dottorato (Biologia molecolare e cellulare delle malattie / MCBD) presso l’Università di medicina di Innsbruck.
(24 aprile 2023, testo: D.
Partire:
Clinica Universitaria di Dermatologia, Venereologia e Allergologia
Laboratorio di ricerca sulle cellule di Langerhans
Archivio notizie: una nuova strategia di combinazione con le cellule dendritiche potrebbe migliorare l’immunoterapia nel melanoma

“Studente amichevole. Giocatore certificato. Evangelista dei social media. Fanatico di Internet. Cade molto. Futuro idolo degli adolescenti.”








More Stories
Le aree più giovani del cervello invecchiano per prime: il restringimento della materia grigia del cervello colpisce maggiormente le aree evolutivamente più giovani
L’asteroide “potenzialmente pericoloso” 2024 NO si sta avvicinando alla Terra
Gavi sta acquistando 500.000 dosi di vaccino Mpox dalla regione nordica bavarese